身体を車に例えると
「心臓はエンジン」です
-

エンジンを十分に働かせ、車が動く為には、以下の条件が欠かせません。
-
1
燃料があること
-
2
燃料がエンジンに十分届くこと(燃料パイプが痛んでないこと)
-
3
エンジン内のピストンが協調して動くこと
-
4
エンジンそのものに力があること
-
5
エンジンの回転数がアクセルに応じて上昇すること
-
-
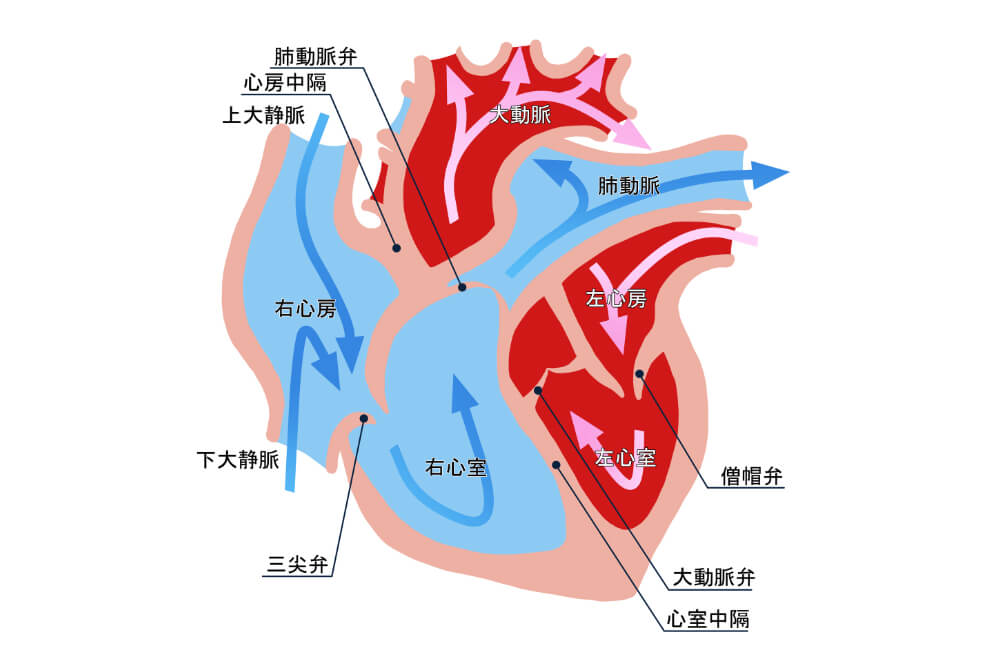
この車とエンジンの関係を、身体に例えると心臓はエンジンと言えます。
-
1
心臓の燃料は血液であり、貧血は燃料不足。ガス欠にならないよう省エネ運転では、速く走れません。
-
2
心臓に燃料が届かないのはパイプ(血管)の詰まり、つまり動脈硬化による狭心症や心筋梗塞です。
-
3
心臓のピストンが協調して動かないのは、心臓弁膜症です。
-
4
心臓の力がなくなるのは心筋症です。いくら燃料が届いてもエンジンがよく回りません。
-
5
心臓の動きが乱れることは不整脈です。遅すぎても速すぎても回転数がばらばらでもダメなのです。
すべてが組み合わさってエンジン(心臓)がしっかり働き、運転手(脳)の命令で車(身体)は進みます。
エンジンを動かす各部分に不都合が生じて、心臓の動きが悪くなることを心不全と言います。アクセルを踏んでもスピードが上がらない、その症状が動悸、息切れ、ふらつき、胸痛なのです。
-
心臓病とは
心臓病とは、心臓で起こる「狭心症」「心筋梗塞」「心臓弁膜症」 「心筋症」 「不整脈」などの病気の総称をいいます。
-
狭心症
冠動脈が狭窄し、心臓の筋肉(心筋)に供給される酸素が不足するために胸部に一時的な痛みや圧迫感が起きます。心筋梗塞の一歩手前の状態です。
-
心筋梗塞
冠動脈が詰まり、心筋が壊死します。心臓の働きが弱まり、全身に十分な血液を送り出せなくなる重篤な病気。急に心臓が止まることもあります。
-
心臓弁膜症
先天的に、または炎症や老化で心臓の弁がうまく動かなくなる病気で、心臓や肺などに血液がたまったり逆流したりします。
-
心筋症
心臓の筋肉の壁が厚くなったり、のびて心室が拡張したりするために、心臓の機能が低下します。不整脈を起こし、突然死することもあります。
-
不整脈
一定の間隔と強さで動くべき心臓のリズムが、何らかの原因で乱れます。治療が必要ないものから、突然死を起こす危険なものまで様々あります。
-
心不全
あらゆる心臓病の終末像で、心臓がうまく機能しなくなる状態です。むくみ、息切れや動悸など全身にさまざまな症状が起こります。
心臓病は長い経過をかけ発病に至り、
さらに心不全へ進行していく
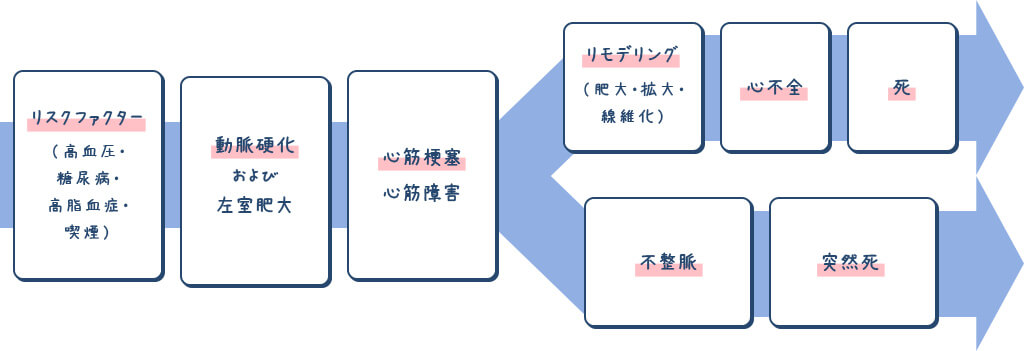
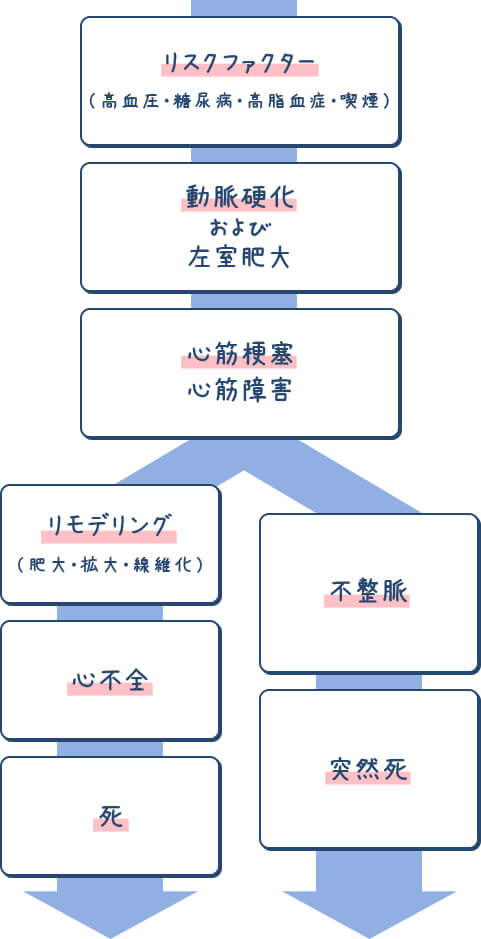
- 心臓病の発症にはストーリーがあります。
つまり、突然発症するわけではなく、長い経過をかけて発病し進行するということです。
動脈硬化や左室肥大の原因となるリスクファクター(冠危険因子)に始まり、狭心症、心筋梗塞、不整脈、心不全と進行して最後は死に至ります。
心不全とは病気の名前ではなく、心臓病の行き着く先の状態で、心臓病の患者様は心不全になるリスクを抱えています。
- 心臓死の原因で一番多いのは虚血性心疾患(心筋梗塞、狭心症)、次いで心不全、不整脈の順です。
心不全死と不整脈死の約半分に虚血性心疾患が絡んでいますので、虚血性心疾患関連死は心臓死の70%を占めることになります。
- まずは狭心症や心筋梗塞を発症しないようにすること、つまり動脈硬化を予防すること。
次に早期発見・早期治療を行うことがとても重要なのです。
あなたの心臓は
大丈夫ですか?

- 高齢である
- 生活習慣病(高血圧・糖尿病・脂質異常症)がある
- 喫煙や飲食の習慣がある
- ストレスがある
年をとるだけで心臓は年々悪くなって行きます。生活習慣病などの危険因子が重なるほど心臓病を引き起こし、心不全(心臓の機能低下)へと進行していきます。上記に1つでも該当する方は心臓病のリスクがあります。
心臓が悪くなっても初期には無症状であることが多く、検査をしなければ病気が潜んでいるかは分かりません。早期発見が重要で、「健康なうちから」受診することをおすすめします。心臓病の専門的な検査も含め、当院では各種検査を最短即日から行っております。
循環器内科の専門医が考える、早期発見・早期治療の重要さ
-

平和通ハート内科 院長
野田 和宏高血圧や糖尿病の末路として心臓が悪くなった患者さんを、最終的に引き受けるのが循環器内科です。勤務医時代、いつも後方支援をしながら『もっと早いタイミングで紹介してほしかった・・』と思うことが多々ありました。なぜなら一旦重症化してしまうと生死にかかわり、治療は『綱渡り』です。命は助かっても入院が長くなるため、 体力が低下し、最悪寝たきりになってしまいます。入院が長くならないベストタイミングを熟知しているのは後方支援の経験があるからこそですし、悪化の気配を早く感じ取り、先手治療で入院を回避できるのも循環器内科医の強みです。
心臓病の早期発見・治療には検査機器の充実も必須で、必要な検査はしっかりと行い「心臓専門クリニック」として心臓病患者さんの健康維持に貢献したいと考えています。 -
当院独自の「早期発見」「早期治療」につなげる取り組み
- 心エコー検査
- 当院は緊急でも対応可能で、医師だけでなく2名の臨床検査技師が施行できる体制をとっています。
- ホルター心電図
- 当院では返却当日に結果説明を行うことが可能です。他のクリニックでは解析が外部委託のため、結果説明は1~2週間後になります。速い診断、そして『時間差のない』治療を開始できるのが当院の強みです。
- 運動負荷心電図検査
- 一般的なクリニックでは行っていない運動負荷心電図検査が可能です。12誘導心電図を装着したまま自転車こぎなどの運動負荷をかけることで発作を誘発し、狭心症や不整脈の診断ができます。
- ABI・頸動脈エコー検査
- 動脈硬化の進行度を評価するABIや頸動脈エコー検査が可能です。緊急でも対応できます。
今は心臓病ではない方に
知って備える、心臓病
心臓病は自分で予防できます。一番良いのは検査、治療を受ける必要がないこと。まず予防が一番です。
生活習慣を改善して、心臓血管系の病気からぜひ皆さんご自身で守ってください。
また病気になっても、自分で一定程度治療・改善することができます。
治療をしたら終わり、ではなく治療した10年後、20年後も元気にいられることを目標にした治療が大切です。
-
-

質の高い食事と適度な運動を心掛け、
生活習慣に気をつける -

病気をなるべく早く見つけるためには、
専門の医療機関を受診する。
そして、なるべく早く治療する。 -

心臓病になったら、信頼できる医師と
専門の医療機関を選んで、定期的に通院する。
-
-
循環器内科の専門医が総合的に診るメリット
心臓が悪いということは、生きる上で大きなハンディキャップです。感染症にかかると心臓の負担が増し、長引くことで耐えられなくなり、最悪死に至るケースもあります。心臓病患者さんは高齢でかつ多くの疾病を合併することが多く、心臓以外の臓器や病気とのバランスを常に考える(時には相反する治療を両立させる)必要があり、とても難しい『舵取り』が要求されます。心臓が悪くなればなるほど現状を維持するのも『綱渡り』になり、普段の心臓を少しでも良い状態にする、または悪化のスピードを緩めることが重要で、薬の調節にはとても繊細な『さじ加減』が必要とされます。
高血圧などの生活習慣病や心臓病の治療は自分が最も得意とする専門領域です。私は総合的に全身を診る力を備えた総合内科専門医でもあり、年々衰えていく心臓の管理を行いながら他の疾病にも対処でき、心臓病の患者さんを長生きさせる力に長けています。
あなたの健康(心臓)を守る、四つの柱
-

病気を「治す」ため薬や手術などの治療を行っても、誤った生活習慣を続ければ必ず病気は再発・悪化します。そのため、誤った生活を「直す」必要があります。適切な治療に加え、食事・運動・睡眠の質を良くすることが重要です。
心臓を守る「鍵」となるのは、自律神経と血圧の安定、動脈硬化の進行抑制です。
そのため当院は「薬物治療」 だけでなく、「食事療法」「運動療法」「睡眠治療」を重視しています。健康維持のためにはどれも欠くことのできない治療の『四本柱』と考え、患者様一人ひとりに合わせたオーダーメイドのサポートを行っております。
経験豊富な医師と看護師だけでなく、理学療法士や管理栄養士、臨床検査技師など専門性の高いスタッフが在籍し、ワンチームで患者様の生活を「直す」取り組みを積極的に支援します。 -
-
食事療法
管理栄養士による
『栄養指導・相談』①生活習慣病、心臓・腎臓病対策(減塩、脂質・糖質・蛋白制限など)
②フレイル予防(筋肉や骨をつくるための栄養補助食品の提案も含む)
③誤嚥・むせ対策 -
運動療法
理学療法士による
『心臓・呼吸・腎臓リハビリ』①有酸素運動(持久力の維持、向上)
運動療法
②レジスタンス運動(筋力・筋肉量の増加や骨密度の維持)
③呼吸筋訓練(腹式呼吸) -
薬物療法
経験豊富な循環器専門医、
総合内科専門医による処方①ガイドラインに則し、エビデンスに基づいた病院レベルの質の高い治療
②将来を見据え長期的な視点を持った、きめ細やかな生活習慣病・心臓病管理
③自律神経の安定化をめざした、漢方治療 -
睡眠療法
睡眠時無呼吸症候群に対する
『CPAP・ASV療法』①閉塞性無呼吸に対する持続式陽圧呼吸療法(CPAP)の導入&管理
睡眠時無呼吸症候群
②中枢性無呼吸に対するASV ・NPPV・HOT(在宅酸素療法)の導入&管理
③睡眠の「質」を改善させる薬物治療や生活指導
-